Mein Insulin will nicht wirken! Diesen Satz hat vermutlich schon jeder Mensch mit Diabetes einmal gesagt. Aber ist das wirklich immer eine Insulinresistenz? Was bedeutet Insulinresistenz eigentlich genau? Viele Faktoren beeinträchtigen das Ergebnis des verabreichten Insulins. Manchmal führen Hormone oder ein versteckter Infekt zu einer schlechteren Insulinwirkung. Vielleicht ist das Insulin selbst zu alt oder hat einen Kühlungsschaden. Oder man hat sich ganz einfach bei den Kohlenhydraten richtig grob verschätzt und das Insulin ist nur in zu geringer Menge da. Manchmal ist es aber auch eine tatsächliche Insulinresistenz des Körpers. Ich habe genau diese Kombination aus Typ 1 Diabetes und Insulinresistenz, die mir das Leben manchmal wirklich schwer macht. Und es wird Zeit, dass mal jemand die Wahrheit über Insulinresistenz ausspricht.
60 Einheiten
60 Einheiten Insulin. Uff. Das ist das höchste, was ich mal an einem Abend gespritzt habe, um meine Blutglukose in den Griff zu bekommen. Kortison war nicht im Spiel, Zyklus war auch kein Faktor. Versteckter Infekt ist zwar nie 100%ig auszuschließen, aber war sehr unwahrscheinlich. Es waren 60 Einheiten, die ich mir über die Pumpe und über den Pen verteilt auf knapp 6 Stunden gespritzt habe. Das ist überhaupt nicht zu empfehlen. Ich war meiner Sache nur sicher, weil ich um meine Insulinresistenz weiß und auch weiß, wie heftig diese in den letzten zwei bis drei Jahren geworden ist. Diese 60 Einheiten zeigten kaum Wirkung. Ich hatte an dem Abend keine Kohlenhydrate gegessen und mein Wert pendelte zwischen 230 mg/dl bis 260 mg/dl. Es war irgendwann nur noch frustrierend, da ich mich kümmerte und kümmerte, aber keine Verbesserung erzielte.
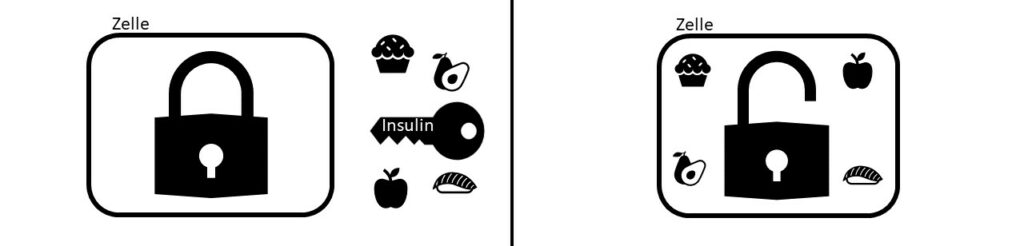
Was ist Insulinresistenz?
Insulinresistenz beschreibt einen gestörten physiologischen Ablauf im Körper. Das vorhandene Insulin schafft es nicht so einfach die Glukose aus der Nahrung in die Zelle zu bringen. Dabei ist es egal, ob es Insulin aus der eigenen Bauchspeicheldrüse ist oder gespritztes Insulin. In Schulungen wird Insulin oft als Schlüssel beschrieben und Zellen werden mit einem Schloss versehen. Das Bild finde ich ebenfalls sehr gut. Das Insulin soll also die Energie aus Nahrungsmitteln in unsere Zellen bringen. Manche Körper benötigen dabei für die Verarbeitung von Glukose viel mehr Insulin als andere. Der Schlüssel passt nicht mehr so richtig in das Schloss der Zelle, weil die Schlösser durch Adipositas, Blutfette oder genetisch verformt sind. Es wird viel mehr Insulin benötigt, um das Schloss irgendwann zu knacken. Der Insulinspiegel ist also im Blut sehr hoch. Das bringt weitere Probleme mit sich, denn ein hoher Insulinspiegel befeuert weiter das Fortschreiten einer Insulinresistenz.

Die Ursachen
Wie so oft: Die genauen Ursachen für Insulinresistenz sind nicht eindeutig wissenschaftlich geklärt. Wissenschaftler:innen konnten aber mehrere Faktoren ermitteln. An erster Stelle steht die genetische Veranlagung für eine Insulinresistenz. Der zweite große Faktor ist das erhöhte Körpergewicht. Es sei aber angemerkt, dass auch schlanke Menschen Insulinresistent sein können. Dennoch: Untersuchungen haben ergeben, dass 65-70% der stark adipösen Menschen insulinresistent sind. Ich habe im vergangenen Jahr einen sehr offenen Artikel über mein eigenes Übergewicht geschrieben (hier geht es zum Artikel). Auch die Zusammenstellung der Ernährung spielt eine Rolle und es ist ein genauer Blick auf die Blutfette und auch die Leber nötig. Bei Übergewicht und Ernährung ist man automatisch bei dem Thema Bewegung. Genauso wie der Kreislauf an sich, möchte auch der Stoffwechsel in Schwung gehalten werden. Hormone spielen ebenfalls eine Rolle und bei Menschen mit Uterus kann auch das Polyzystische Ovarialsyndrom (PCO) die Insulinresistenz verursachen oder mit begünstigen. Das Hormon Cortisol sollte dabei immer genau in den Blick genommen werden. Das Medikament Kortison kann ebenfalls eine Insulinresistenz hinterlassen, wenn es lange eingenommen wurde.
Die Wahrheit über Insulinresistenz
Nun kommt die unangenehme Wahrheit: Hinter dem Wort Insulinresistenz verbirgt sich Diabetes Typ 2 oder in einem frühen Stadium Prädiabetes Typ 2. Japp, Typ 2. Eigentlich die Erkrankung, von der Menschen mit Typ 1 sich gerne deutlich abgrenzen und betonen, dass sie genau diesen Diabetestypen nicht haben. Das hängt wohl stark mit den Vorurteilen gegen Menschen mit Diabetes Typ 2 zusammen. Ich habe das auch lange gemacht und es für mich selbst sogar als Entschuldigung genutzt, wenn ich mal wieder meiner Schokoladensucht verfallen war. Ich habe ja schließlich Typ 1 und darf alles essen! Denn es kam durchaus vor, dass Menschen mich fragten, ob es jetzt so gut sei mit meinem Diabetes noch ein Stückchen zu essen. Ja, solche Kommentare sind übergriffig. Aber ich muss auch zu mir selbst ehrlich sein: theoretisch darf man alles essen, aber manchmal sollte man es nicht. Oder man sollte zumindest das Gleichgewicht für eine ausgewogene Ernährung im Blick haben – unabhängig davon, ob eine chronische Erkrankung vorliegt oder nicht. Und damit haben wir selbst auch sehr viel in der eigenen Hand, wenn es um die Entwicklung oder die Ausgeprägtheit von Insulinresistenz geht.
Doppeldiabetes – einer hat mir nicht gereicht
Ich habe also Diabetes Typ 2. Und genauso Diabetes Typ 1. Menschen können tatsächlich beide Typen haben. Das ist nur logisch, da sich hinter dem Namen zwei so grundlegende verschiedene Erkrankungen verstecken. Es gibt verschiedene Formen von Typ 2 – theoretisch kann ein Mensch mit Typ 1 fast alle Formen bekommen. Es fällt nur nicht unbedingt auf, da wir uns eh schon Insulin spritzen und die meisten auch selbstständig ihre Insulindosis anpassen, wenn der Bedarf steigt. Die Kombination aus beiden Diabetestypen ist nicht selten. Ich kenne mehrere Menschen mit Diabetes Typ 1, die auch Metformin nehmen. Ein erstes Indiz. Seit bereits 12 Jahren nehme ich zusätzlich zu meinem Insulin ebenfalls dieses Antidiabetikum. Die Insulinresistenz steht in direktem Zusammenhang mit meinem Übergewicht. Hinzu kommt eine genetische Veranlagung. Es ist eine komplexe Sache. In den letzten Jahren hatte ich das Glück Diabetologen zu haben, die Typ 1 Diabetes und Insulinresistenz gleichermaßen behandelt und mir die Zusammenhänge genaustens erklärt haben.
Insulinresistenz – Sprache schafft Realität
„Ich habe Typ 1 Diabetes. Ich darf alles essen.“ – Ja, der Satz ist erst einmal richtig. Aber sollte man alles essen? Manchmal habe ich das Gefühl, dass Menschen mit Diabetes Typ 1 diesen Satz als Freifahrtschein verstehen. Oder, dass sie sich durch diese Aussage selbst in Schutz nehmen. Ja, das ist jetzt dünnes Eis und ich möchte niemanden angreifen. Ich kenne es von mir selbst, dass es eine Ausrede sein kann, wie ich schon weiter oben geschrieben habe.
Das Wort Insulinresistenz verschleiert meiner Meinung nach zusätzlich, dass es sich oft um einen Diabetes Typ 2 oder eben Doppeldiabetes handelt. Indem wir alles mit Insulinresistenz sprachlich verschleiern, verbauen wir uns jedoch die Möglichkeit, dass unser Diabetes Typ 2 richtig behandelt wird. Da man beide Erkrankungen haben kann und diese auch unterschiedlich funktionieren, sollte man auch beide gezielt behandeln. Menschen mit Diabetes Typ 1 können sich zwar einfach mehr Insulin spritzen, wenn die eine Insulinresistenz haben, aber das ist nicht immer der beste Weg. Das Grundproblem wird nicht erkannt oder angegangen. Es entsteht kein Bewusstsein für die Typ 2-Erkrankung und es kann durch die höhere Insulindosis zu Folgeproblemen kommen.
Insulinresistenz vs. Insulinsensitivität
Wieder die Sprache! Jeder kennt es, es gibt Tage, an denen das Insulin einfach nicht wirken möchte. Gerade der weibliche Zyklus ist da ein Paradebeispiel. Oder eine ordentliche Erkältung schein das Insulin in Wasser zu verwandeln. Dahinter steckt aber keine Insulinresistenz. Es ist die Insulinsensitivität, die durch viele Faktoren beeinflusst wird. Sie verändert sich sogar im Laufe eines Tages mehrfach. Das kenne wir als Dawnphänomen, unterschiedliche BE-Faktoren oder unerklärliche Glukosewerte. Das ist vollkommen normal und sollte meiner Meinung nach sprachlich sehr genau von einer Insulinresistenz getrennt werden.

Wie kann man Insulinresistenz erkennen?
Bevor man etwas an seiner Insulintherapie verändert, sollte man definitiv erst von einer Diabetolog:in bestätigen lassen, dass man wirklich eine Insulinresistenz hat. Ich habe es mit meinem Diabetologen sehr genau auseinandergenommen. Ich bekam sogar einen Tag lang intravenös Insulin, um zu schauen, ob die schlechte Insulinaufnahme nicht durch meine Haut (ich habe chronische Urtikaria) verursacht wird.
Es gibt weitere Anzeichen für eine Insulinresistenz. Schonmal von der „diabetischen Braunfärbung“ gehört? Der Fachausdruck ist Acanthosis nigricans. Diese farbliche Veränderung der Haut zeigt sich durch dunkle Flecken an Ellenbogen, Knien, Knöcheln, Achselhöhle oder im Nacken.
Eine bessere Zukunft mit dem Doppeldiabetes?
Ich würde mir tatsächlich wünschen, dass wir genauer benennen, dass es sich manchmal um einen Doppeldiabetes handelt, damit man so die richtige Behandlung bekommt und die Krankenkassen die Kosten der Medikamente tragen. Momentan kennen Krankenkassen bürokratisch nur den Fall, dass man einen Diabetestypen hat. Diabetolog:innen müssen sich praktisch entscheiden, ob sie auf Typ 1 oder Typ 2 behandeln. Zum Glück hat es sich in den letzten Jahren durchgesetzt, dass Metformin als sogenannter Off-Label-Use auch bei Typ 1 verschrieben werden kann. Bei mir reicht das jedoch nicht mehr aus und ich stehe vor der bürokratischen Mauer. Ich habe nun einen umfangreichen Plan mit Ernährungsumstellung, Sport und Zeitplänen, wann ich was mache, um meine Insulinresistenz zu durchbrechen. Aber dafür musste ich mir auch erst einmal selbst eingestehen, dass es ein Typ 2 ist, bei dem ich noch viel durch meinen Lebensstil steuern kann.
Quellen:
https://fet-ev.eu/insulinresistenz-ernaehrungstherapie/ (zuletzt abgerufen am 06.02.2021; 11:55 Uhr)
https://flexikon.doccheck.com/de/Insulinresistenz (zuletzt abgerufen am 05.02.2021; 15:55 Uhr)
https://fet-ev.eu/insulinresistenz-krankheitsbild/ (zuletzt abgerufen am 05.02.2021; 15:45 Uhr)
https://www.diabetes-ratgeber.net/Insulin/Insulinresistenz-27674.html (zuletzt abgerufen am 06.02.2021; 13:00 Uhr)


